(image : Journalcoaching.com)
La naissance d’un enfant, souvent présentée comme l’événement le plus heureux d’une vie, représente également un bouleversement immense de la vie quotidienne, qui peut être difficile à vivre. La dépression post-partum, ce mal-être qui touche environ 2 mères sur 10, se caractérise par la survenance d’épisodes dépressifs chez une fraction importante de la population prochainement ou fraîchement parents.
Si bon nombre d’individus perçoivent superficiellement ce en quoi celle-ci consiste, Virginie Magnin, stagiaire chez Stop Suicide et étudiante en Master en management, se propose d’explorer plus en profondeur la thématique, en étendant le concept aux pères ou encore aux couples LGBTQIA+. Des ressources pour les jeunes parents ou parents souffrant de dépression post-partum sont disponibles en fin d’article ainsi que le questionnaire “EPDS”, mis au point pour vous aider à évaluer vos symptômes.
Baby-blues ou dépression post-partum ?
Le baby-blues, à ne pas confondre avec la dépression post-partum, est un phénomène normal apparaissant souvent 3 jours après l’accouchement et ne durant pas plus que quelques jours. Considéré comme un état réactionnel impliquant des symptômes tels que de l’hypersensibilité, de la dévalorisation, de l’anxiété, de l’irritabilité ou encore des crises de larmes, il concerne jusqu’à 80% des jeunes mamans. Si le baby-blues en lui-même ne requiert pas de traitement, il représente un risque d’évolution vers la dépression pour 20 à 30% des jeunes mamans. Il est donc à ne pas négliger s’il perdure plus de 2 semaines [1].
Si le baby-blues en lui-même ne requiert pas de traitement, il représente un risque d’évolution vers la dépression pour 20 à 30% des jeunes mamans.
La dépression post-partum, quant à elle, est une maladie qui peut durer de quelques semaines après l’accouchement à plusieurs années. Les symptômes, sont similaires à ceux d’une dépression hors grossesse ou post-partum : fatigue, troubles du sommeil et de l’appétit, irritabilité, crises de larmes, isolement, anxiété, et ce mal-être peut amener des pensées suicidaires [1]. À cela, peut s’ajouter un désintérêt pour le bébé et le sentiment d’être une « mauvaise mère » qui entraîne une baisse de l’estime de soi.
« Pour certains, cette transition s’accompagne de sentiments si contradictoires, d’une remise en cause identitaire si profonde, qu’ils ne parviennent pas à y faire face: la dépression vient alors témoigner du débordement émotionnel » [2]. De plus, lors de la grossesse, la femme subit des changements physiques, mais surtout hormonaux qui peuvent influencer le fonctionnement du cerveau et engendrer plus facilement une dépression [3]. Quant au moment de l’accouchement, si celui-ci est difficile voire même prématuré, cela peut entraîner plus facilement des troubles psychologiques voire une dépression post-partum. Notons également qu’un comportement difficile chez l’enfant ou encore des difficultés à surmonter dans le couple, tout comme une absence de soutien pratique ou émotionnel, sont également des facteurs de risques de la dépression à ne pas négliger [4].
De ce fait, le baby-blues ou la dépression peuvent apparaître déjà lors de la grossesse. C’est pourquoi, si une dépression ou des troubles anxieux sont présents avant l’accouchement, une attention plus accrue doit être apportée à la future maman.
Le post-partum des pères, une réalité méconnue

(image : Thinkstock)
On pourrait penser que les hommes ne sont pas touchés par la dépression post-partum et pourtant elle concerne entre 10 et 20% des jeunes pères, qui sont également confrontés à de grands bouleversements lors d’une naissance. Toutefois, les symptômes vécus par les hommes lors de la dépression post-partum peuvent être différents de ceux vécus par les femmes, voire cachés. On retrouve dans la dépression post-partum masculine une rigidité affective, des symptômes somatiques (rhume, scarlatine, varicelle), des comportements à risques ou de la violence [5], mais également un sentiment d’évitement vis-à-vis du bébé [6]. De plus, les pères sont eux aussi sujets à des modifications hormonales comme une baisse du taux de testostérone suite à la naissance du bébé [5].
On pourrait penser que les hommes ne sont pas touchés par la dépression post-partum et pourtant elle concerne entre 10 et 20% des jeunes pères.
La dépression chez les jeunes pères est encore très peu étudiée et reconnue, que ce soit par les professionnel-les de la santé ou les personnes concernées. En effet, dans un sondage réalisé par OpinionWay, 42% des pères interrogés pensent que seules les mères sont touchées par la dépression post-partum [7]. Le manque d’informations sur le sujet, lié aux « stéréotypes de genre encore très fortement ancrés [lorsqu’il] s’agit de santé mentale, [et plus] particuli[èrement de] dépression” [6], peut les empêcher d’en parler et chercher de l’aide, ce qui va se répercuter négativement sur leur prise en charge. Pourtant, la présence d’une dépression chez les jeunes pères affecte presque tout autant le développement et comportement de l’enfant que celle des jeunes mères [8].
Le diagnostic et la prise en charge

(image : Thinkstock)
Dans un sondage réalisé par OpinionWay, « seulement 5 % des mères disent avoir été diagnostiquées par un spécialiste et 78 % des parents n’avaient jamais entendu parler de la dépression post-partum lors des rendez-vous médicaux » [9]. Cela étant principalement dû au fait qu’après la naissance, l’attention sera plus portée sur l’enfant que sur les parents, tout comme pour le suivi médical [10]. Pourtant, la dépression post-partum entraîne non seulement des conséquences pour la mère ou le père, mais également pour l’enfant.
La dépression post-partum entraîne non seulement des conséquences pour la mère ou le père, mais également pour l’enfant.
De plus, il se peut que la personne ne sache pas auprès de qui demander de l’aide ou encore qu’elle ne se rende pas compte qu’elle ait besoin d’aide, pensant qu’il s’agit de signes normaux suite à la venue d’un enfant. C’est pourquoi il est également difficile pour l’entourage tout comme pour les professionnel-les de détecter les symptômes de la dépression pouvant « être confondus avec un excès de fatigue dû à l’accouchement, à l’allaitement ou aux nouveaux rythmes de vie provoqués par l’arrivée du bébé » [11].
S’ajoute à cela le fait que dans notre société la naissance d’un enfant rime forcément avec bonheur et accomplissement personnel. Cette idéalisation de la parentalité peut entraîner de la honte ou de la culpabilité ainsi que l’impression d’être un mauvais parent lorsque la situation est vécue différemment [11]. De ce fait, ils n’osent pas en parler par peur d’être jugés, ce qui empêche la prise en charge et le diagnostic précoce du parent touché par la dépression post-partum, empêchement encore plus impacté par tout le tabou autour de la santé mentale.
Cette idéalisation de la parentalité peut entraîner de la honte ou de la culpabilité ainsi que l’impression d’être un mauvais parent lorsque la situation est vécue différemment.
Si vous vous sentez concerné-es par ces symptômes, le questionnaire “EPDS” a été mis au point pour vous aider à évaluer la situation : Compléter le questionnaire.
Les conséquences psychologiques
- Pour la personne concernée
Si la dépression post-partum n’est pas prise en charge rapidement, elle peut évoluer vers une forme de dépression chronique [2]. Il est estimé « que 25 % des femmes qui connaissent un épisode de dépression post-partum seront affectées ultérieurement par un autre épisode de dépression (non relié à la naissance d’un enfant), et jusqu’à 40 % d’entre elles vivront un autre épisode de dépression post-partum » [3].
Que ce soit la mère ou le père qui soit touché-e par la dépression, il ou elle perdra confiance en soi et en son rôle de parent, ce qui peut impacter le couple, le ou les enfants ainsi que l’entourage en général. En ce qui concerne les conséquences engendrées par la dépression sur la personne concernée, elles consistent en un repli sur soi, des troubles anxieux ou de l’humeur, une altération des liens avec son entourage, une augmentation de consommation de substances ainsi qu’une augmentation des pensées suicidaires. En effet, dans l’année suivant l’accouchement, le suicide est la première cause de mortalité chez les jeunes mères, représentant « 1 suicide maternel par mois » [12] et entre 5% et 14% des femmes auraient des idées suicidaires pendant la grossesse et après l’accouchement [1].
Dans l’année suivant l’accouchement, le suicide est la première cause de mortalité chez les jeunes mères.
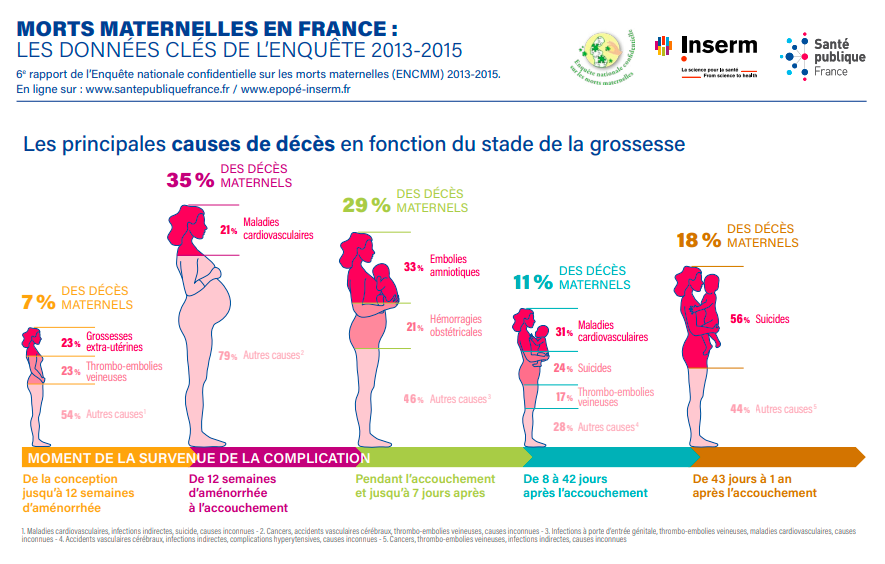
(image : Lejsl.com)
- Pour l’enfant
Quant à l’enfant, la dépression post-partum d’un des parents peut entraîner des retards dans son développement cognitif comme des difficultés au niveau langagier, ainsi que des troubles affectifs et comportementaux, si le lien d’attachement entre lui et sa mère est altéré [3]. En effet, dans les premiers mois et années de sa vie, l’enfant « a besoin des soins et des interactions avec l’adulte pour se développer et se constituer un sentiment d’identité » [10]. Même si les soins de base auprès de l’enfant peuvent être garantis, la qualité et le nombre des échanges affectifs comme les échanges vocaux et visuels sont compromis [11]. De plus, l’enfant est exposé à un plus grand risque de dépression vers l’adolescence, si sa mère en a également connu une [1].
La prévention s’organise
Des mesures sont tout de même mises en place pour accompagner des familles et leurs enfants afin de les soutenir et de les encourager dans la création de liens solides ainsi que pour contrer les effets néfastes qui ont pu impacter le fonctionnement tant cognitif que physique de l’enfant. De nouvelles unités de psychiatrie périnatale ont vu le jour en France et un protocole d’entretiens systématiques sera déployé dès 2022. Un premier entretien aura lieu vers la 5ème semaine après l’accouchement et si des femmes sont diagnostiquées comme étant à risque, un deuxième entretien sera alors organisé autour de la 12ème semaine [1].
En ce qui concerne les jeunes pères, depuis 2015, l’Organisation Mondiale de la Santé encourage vivement les maïeuticien-ne-s à impliquer les hommes dans le but « de favoriser la santé maternelle et infantile » [5]. En plus d’améliorer la formation des professionnel-les de la santé, des groupes pour les jeunes papas, des campagnes ou encore des dépistages de la dépression sont mis en place. La volonté d’allonger le congé paternité est également discuté dans plusieurs pays comme en France ou en Suisse.
Et pour les parents LGBTQIA+ ?

(image : Flair.be)
Les données et les études sur la santé mentale des parents LGBTQIA+ sont plus rares [13]. Pourtant, la dépression post-partum existe également chez les personnes LGBTQIA+. Les familles LGBTQIA+, en plus des défis auxquels font face n’importe quelle famille quand il s’agit d’avoir un bébé et fonder un foyer, présentent de nombreuses vulnérabilités liées spécifiquement à leur orientation sexuelle. La prévalence d’une dépression post-partum chez les parents LGBTQIA+ peut donc être encore plus élevée [14]. En effet, ils et elles sont touché-es par d’autres problématiques liées à la parentalité comme des discriminations ou encore de la violence homophobe, rendant plus difficile pour elles et eux de trouver des professionnel-les non-jugeant-es [4]. De ce fait, le stress lié à la grossesse et celui lié à l’identité LGBTQIA+ sont combinés et peuvent entraîner un stress encore plus grand que celui présent chez les hétérosexuel-les [14].
Le stress lié à la grossesse et celui lié à l’identité ou à l’orientation, combinés, peuvent entraîner un stress encore plus grand que celui présent chez les hétérosexuel-les.
De plus, les difficultés et le stress liés aux FIV, aux donneurs ou encore à la maternité de substitution, plus présents dans les parcours de parentalité LGBTQIA+ que chez les couples hétérosexuels, peuvent engendrer une certaine anxiété voire une dépression post-partum. Il est également d’autant plus difficile pour le parent non-biologique d’accéder à des services de soutien ou d’aide et donc se sentir négligé ou invisible dans le processus [4]. La crainte des propos homophobes auxquels son enfant va devoir faire face et l’impact que ceux-ci peuvent avoir sur lui constitue également un facteur de risque [13].
Quant au manque de soutien social, celui-ci est le facteur de risque le plus important, même s’il a été, toutefois, soulevé qu’avoir des enfants pouvaient améliorer la qualité de la relation avec les parents. Un autre facteur de protection contre la dépression post-partum serait le fait que la probabilité de grossesse des homosexuel-les est davantage planifiée, tout comme la répartition relativement égale des rôles et des responsabilités dans le couple et en tant que futurs parents [13].
Les ressources d’aide
Le plus important est de ne pas rester seul-e face au submergement qu’est une nouvelle naissance, voici donc quelques ressources pour vous-même ou autrui :
Numéros d’urgence
- Police 117
- Ambulance 144
- La Main Tendue (écoute et conseils) 143
Pour les futurs parents et/ou parents de jeunes enfants
- Santé sexuelle et planning familial HUG (GE) : 022 372 55 00
- Fédération suisse des sages-femmes
- Association Dépression Postpartale Suisse
- Association Jeunes Parents (pour les jeunes de moins de 25 ans)
Pour les mères
Pour les pères
- MenCare Suisse
- La naissance d’un père (témoignages)
Pour les parents LGBTQIA+
« Une application 1000 premiers jours donn[ant] des informations aux parents ou futurs parents » [9] est également disponible sur les différentes plateformes de téléchargement.
Références bibliographiques
[1] T, F., (2021, 30 septembre). En souffrez-vous ? Cinq choses à savoir sur la dépression du post-partum, encore mal repérée. LEJSL.
[2] Epiney, M., Aubry, J-M., Nanza, N. (2021). Qu’est-ce qu’une dépression périnatale ?, HUG
[3] CHU Sainte-Justine, (2016). Dépression périnatale maternelle. ABCdaire suivi collaboratif des 0 à 5 ans. CHU Sainte-Justine.
[4] PANDA. (s. d.). LGBTIQ Families and Perinatal Anxiety & Depression.
[5] Muncanovic, T. (2019, 14 mars). La dépression post-partum des pères, une souffrance méconnue. Radio Télévision Suisse.
[6] A . (2020, 9 septembre). Un rapport propose d’allonger le congé paternité … à 9 semaines. LEJSL.
[7] Le Journal de Saône et Loire. (2021, 23 septembre). Dépression post-partum : 18% des pères touchés après la naissance de leur enfant, selon une étude. LEJSL.
[8] Cheng, ER., Downs, SM., Carroll, AE. (2018). Prevalence of Depression Among Fathers at the Pediatric Well-Child Care Visit. JAMA Pediatr. 2018;172(9):882–883. doi:10.1001/jamapediatrics.2018.1505
[9] Le Monde avec AFP. (2021, 28 septembre). Un repérage systématique de la dépression postpartum mis en place en 2022. Le Monde.fr.
[10] Minds & Nanzer, N. (2021). Quand ce n’est pas juste un baby blues. Minds
[11] Righetti-Veltema, M., Nanzer, N., Conne-Perréard, E., Manzano, J. (2007). Pourquoi est-il essentiel de dépister et de prévenir la dépression postpartum? Rev Med Suisse 2007; volume -7. no. 110, 1200 – 1205
[12] INSERM, (2021). Les morts maternelles en France : mieux comprendre pour mieux prévenir. 6e rapport de l’Enquête Nationale Confidentielle sur les Morts Maternelles (ENCMM), 2013-2015. Saint-Maurice : Santé publique France, 2021. 237 p.
[13] Ross, L. E. (2005). Perinatal Mental Health in Lesbian Mothers : A Review of Potential Risk and Protective Factors. Women & Health, 41(3), 113‑128.
[14] Maccio, E. M., & Pangburn, J. A. (2011). The Case for Investigating Postpartum Depression in Lesbians and Bisexual Women. Women’s Health Issues, 21(3), 187‑190.
